Views: 1
Stefano Balducci1 ed Eliana Marina Coccia2 1Associazione Fitness Metabolica, Monterotondo (Roma) 2Dipartimento di Malattie Infettive, ISS
L’attività fisica, che ha un potente potere preventivo e terapeutico nel diabete di tipo 2 e più in generale nelle malattie dismetaboliche, svolge un ruolo ancor più importante nell’era COVID-19 in quanto contribuisce al potenziamento della risposta immunitaria antivirale soprattutto in presenza di comorbidità. Inoltre, un’attività fisica regolare, oltre a favorire una risposta anti-infiammatoria, limita gli effetti dell’immunosenescenza, ovvero il declino della risposta immunitaria nei soggetti anziani, che rappresentano la popolazione più vulnerabile al COVID-19. Pertanto, ridurre il tempo sedentario e aumentare il tempo fisicamente attivo ci aiuta a rimanere sani, a prevenire e contrastare il diabete e altre malattie dismetaboliche e, allo stesso tempo, a potenziare il nostro sistema immunitario sia nell’ottica di poter più efficacemente contrastare le infezioni, sia per avere una migliore risposta alle vaccinazioni. Parole chiave: pandemia COVID-19; attività fisica; diabete di tipo 2
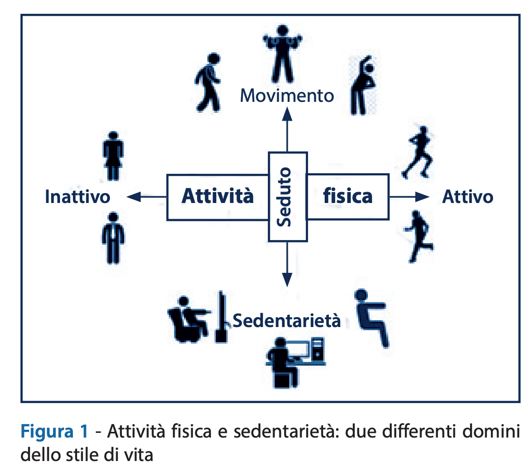
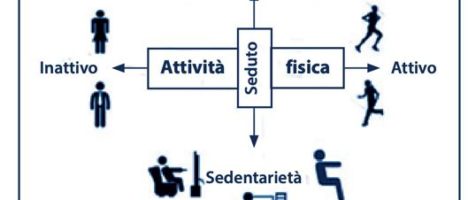
Al 23 febbraio 2021, sono stati confermati circa 111 milioni di casi di Coronavirus COVID19 con più di 2,5 milioni di morti in tutto il mondo dall’inizio della pandemia. Al fine di ridurre al massimo la diffusione globale di COVID-19, le autorità di tutto il mondo hanno utilizzato misure di lockdown più o meno restrittive. Ovviamente, queste misure impattano direttamente sullo stile di vita limitando l’attività fisica (AF) e aumentando il tempo sedentario. L’inattività fisica e la sedentarietà descrivono due condizioni diverse, seppure sovente associate, che contribuiscono entrambe a un aumentato e statisticamente indipendente rischio per la salute (Figura 1). Un soggetto è definito “fisicamente inattivo” quando non raggiunge i 150 minuti a settimana di AF moderata secondo le attuali linee guida congiunte dell’American College of Sports Medicine (ACSM) e dell’American Diabetes Association (ADA) (1, 2). Un soggetto è invece definito “sedentario” quando, in condizione di veglia, rimane in posizione sdraiata o seduta (ad esempio, per guardare la televisione o utilizzare il computer) o è impegnato in attività caratterizzate da un dispendio energetico ≤1,5 equivalenti metabolici per >8 ore/die (3). Questa distinzione è importante perché le due condizioni sembrano
produrre effetti deleteri sulla salute attraverso meccanismi diversi, che sono tuttavia ancora in corso di studio (4, 5). Studi recenti, sia nella popolazione generale che in quella diabetica, hanno dimostrato che il tempo sedentario e l’inattività fisica peggiorano il profilo metabolico e aumentano la morbilità e la mortalità cardiovascolare (e da tutte le cause), indipendentemente dai fattori confondenti quali età, sesso, fumo di sigaretta e stress. Il COVID-19 ha evidenziato la maggiore vulnerabilità a questa infezione virale delle popolazioni con preesistenti comorbidità. È noto, in particolare, che la sintomatologia COVID-19 e la prognosi negativa (ospedalizzazione e mortalità) sono più frequenti nei pazienti con età avanzata (> 60 anni), obesità, diabete di tipo 2 (T2DM), ipertensione, malattie cardiovascolari, una storia di fumo e malattia polmonare ostruttiva cronica (6). D’altro canto, la permanenza a casa a causa del lockdown, oltre a diminuire l’AF, ha determinato una crescita del consumo di cibi non dietetici con il conseguente aumento del peso, rischio di diabete, resistenza all’insulina, sindrome metabolica e incremento del rischio di morbidità e mortalità associata alle complicazioni del COVID-19 (7). Ci sono solide evidenze scientifiche che un’AF aerobica e di intensità moderata possa migliorare il profilo metabolico, ridurre lo stress e i fattori di rischio cardiovascolare modificabili nella popolazione generale e, in particolare, in soggetti sedentari diabetici sovrappeso/obesi, e migliorare così la qualità della vita (8). Attività fisica e risposta immunitaria I pazienti con sindrome metabolica e T2DM mostrano un deterioramento del sistema immunitario con un’alterata attività antivirale, un aumento dei monociti circolanti con caratteristiche infiammatorie, disfunzioni della risposta immunitaria delle cellule T e B (9-11), e uno stato di infiammazione cronica di basso grado con alterati livelli di citochine pro-infiammatorie, tutti fattori che potrebbero predisporli a un esito negativo del COVID-19 (6). Se da un lato non sappiamo ancora se e come l’AF possa migliorare le risposte immunitarie nell’infezione da COVID-19 attenuando la “tempesta citochinica”, dall’altro sappiamo invece che l’AF in pazienti con sindrome metabolica e T2DM è in grado di migliorare il rapporto citochine anti-infiammatorie/ pro-infiammatorie (8). In particolare, in un nostro studio randomizzato abbiamo dimostrato che l’AF riduce i livelli di proteina C-reattiva ultra-sensibile (hs-CRP) delle citochine pro-infiammatorie (IL-1b, IL-6, TNF-a, IFN-g) mentre stimola il rilascio di quelle anti-infiammatorie (IL-4, IL-10) e il rapporto delle adipokine (Leptin, Resistin and Adiponectin) migliorando la sensibilità insulinica (8). Sappiamo inoltre che l’AF migliora le difese immunitarie e la fitness metabolica influenzando la mobilizzazione e la redistribuzione delle cellule effettrici del sistema immunitario (quali macrofagi, cellule NK, linfociti T CD8+, cellule T citotossici e cellule B immature), e che può proteggere l’ospite da diverse infezioni tra cui quella da virus influenzale, da rinovirus, dalla riattivazione del virus Epstein-Barr, varicella-zoster ed herpes simplex di tipo 1 (10-11).
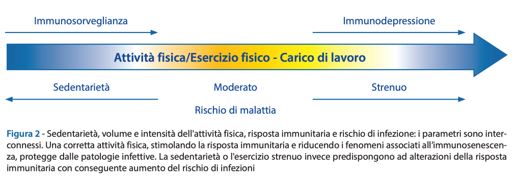
In questo scenario è importante ricordare anche che un’AF regolare, oltre a favorire una risposta antiinfiammatoria, limita gli effetti dell’immunosenescenza, ovvero il declino della risposta immunitaria, che predispone al progressivo aumento delle patologie infettive, oncologiche e autoimmunitarie nei soggetti anziani, che rappresentano la popolazione più vulnerabile al COVID-19 (12, 13). Di fondamentale importanza durante le fasi iniziali del COVID-19 sembra essere l’efficacia della risposta immunitaria naturale o innata: anticorpi IgA e IgM, e lectina legante il mannosio (MBL). Questa immunità agisce come una prima barriera di protezione contro la replicazione del virus SARS-CoV-2 ed è essenziale nel controllarne rapidamente la replicazione prima dello sviluppo delle risposte immuni adattative. Se l’immunità innata è debole il virus si replica e migra dalle alte alle basse vie respiratorie e agli alveoli, dove si replica innescando in tal modo una severa infiammazione e stimolando una cascata di mediatori (complemento, coagulazione e tempesta citochinica) che conducono a severe complicanze e, in alcuni casi, alla morte. In risposta a una singola sessione di AF, milioni di linfociti migrano verso aree periferiche come le vie aeree superiori dove pattugliano l’invasione da parte di agenti patogeni. È stato osservato che le cellule T della memoria specifiche per un determinato virus, mobilizzate dall’AF, esibiscono una spiccata capacità proliferativa in risposta agli antigeni virali come, ad esempio, quelli del citomegalovirus, virus EpsteinBarr ed herpes simplex di tipo 1 (10). Le persone fisicamente attive, come dimostrato per altre infezioni virali, presentano una sintomatologia meno grave, tempi di recupero più brevi e una minore probabilità di infettare gli altri, nonché possono sviluppare una migliore immunità dopo la vaccinazione contribuendo in tal modo a ridurre al minimo possibili complicazioni (10, 11, 14). Pertanto, per aiutare l’immunità e il metabolismo e mitigare gli effetti negativi della sedentarietà e dell’inattività fisica, peggiorati dall’isolamento sociale, è indispensabile essere fisicamente attivi durante la pandemia di COVID-19. In particolare, studi epidemiologici e randomizzati hanno dimostrato che una moderata AF riduce l’incidenza e la durata delle infezioni delle alte vie respiratorie (9). Atleti agonisti impegnati in attività di elevata intensità e durata, al contrario, presentavano un aumentato rischio di infezioni (Figura 2). Quindi un’AF moderata e costante, svolta preferibilmente all’aperto e in solitaria, è ritenuta salutare. Le attività di gruppo, al contrario, sono da evitare in considerazione della temporanea riduzione delle difese immunitarie e del notevole aumento del flusso d’aria che, durante l’incubazione o le prime fasi dell’infezione, potrebbe facilitare la penetrazione diretta del virus nelle basse vie aeree e negli alveoli, bypassando le mucose delle prime vie aeree che sono ricoperte da anticorpi neutralizzanti (Figura 2). Attività fisica e lockdown ttività fisica e lockdown Nonostante il lockdown e la chiusura delle palestre e delle piscine, vi sono molti sistemi creativi per essere fisicamente attivi e meno sedentari, che non richiedono specifiche attrezzature ed equipaggiamenti né tantomeno eccessivi
sforzi. Possiamo essere attivi in casa o fuori casa, alzandoci dalla sedia ogni mezz’ora e muovendoci per almeno 3 minuti, camminare velocemente, alzarci e sederci dalla sedia, fare le scale o, per i più giovani, giocare attivamente con gli exergaming, ovvero i videogiochi che implicano una componente di AF. Per chi desidera o necessita di esercizio fisico strutturato vi sono numerose piattaforme in Internet con trainer virtuali che offrono sessioni gratuite. Le correnti linee guida sullo stile di vita possono essere estese alla pandemia di COVID-19. Esse raccomandano di ridurre il tempo sedentario con dei break (ad esempio, 3 minuti ogni 30 minuti) durante i quali assumere la stazione eretta, camminare o effettuare esercizi calistenici (esercizi con il peso del corpo), e fare almeno 150 minuti di AF di moderata intensità a settimana, meglio se aerobica e di resistenza combinata aerobica più forza. Come indicato sul sito del Ministero della Salute relativamente alla pratica dell’AF (http://www.salute.gov.it/ portale/nuovocoronavirus/dettaglioContenutiNuovoCoronavirus.jsp?lingu a=italiano&id=5392&area= nuovoCoronavirus&menu=vuoto&tab=2), oggi più che mai è necessario ridurre il tempo trascorso seduti o davanti al computer, raccomandazione particolarmente importante anche per chi è in regime di smart-working. Per concludere, un monito per tutti: ridurre il tempo sedentario e aumentare il tempo fisicamente attivo ci aiuta a rimanere sani e a prevenire e a curare il diabete e, allo stesso tempo, a potenziare il nostro sistema immunitario. Dichiarazione sui conflitti di interesse Gli autori dichiarano che non esiste alcun potenziale conflitto di interesse o alcuna relazione di natura finanziaria o personale con persone o con organizzazioni, che possano influenzare in modo inappropriato lo svolgimento e i risultati di questo lavoro.
Riferimenti bibliografici
1. Colberg SR, Sigal RJ, Fernhall B, et al. Exercise and type 2 diabetes: the American College of Sports Medicine and the American Diabetes Association: joint position statement executive summary. Diabetes Care 2010;33(12):2692-6.
2. Colberg SR, Sigal RJ, Yardley JE, et al. Physical activity/exercise and diabetes: a Position Statement of the American Diabetes Association. Diabetes Care 2016;39(11):2065-79.
3. Tremblay MS, Aubert S, Barnes JD, et al. Terminology Consensus Project Participants. Sedentary Behavior Research Network (SBRN). Terminology Consensus Project process and outcome. Int J Behav Nutr Phys Act 2017;14:75.
4. Katzmarzyk PT. Physical activity, sedentary Behavior, and health: paradigm paralysis or paradigm shift? Diabetes 2010;59(11):2717-25.
5. Owen N, Healy GN, Matthews CE, et al. Too much sitting: the population-health science of sedentary behavior. Exerc Sport Sci Rev 2010;38(3)105-13. 6. Guan WJ, Ni ZY, Hu Y, et al. for the China Medical Treatment Expert Group for Covid-19. Clinical characteristics of Coronavirus disease 2019 in China. N Engl J Med 2020;382(18):1708-20.
7. Balducci S, Coccia EM. Sedentariness and physical activity in type 2 diabetes mellitus during the COVID-19 pandemic. Diabetes Metab Res Rev 2020:e3378.
8. Balducci S, Zanuso S, Nicolucci A, et al. for the Italian Diabetes Exercise Study (IDES) investigators. Effect of an intensive exercise intervention strategy on modifiable cardiovascular risk factors in subjects with type 2 diabetes mellitus: a randomized controlled trial: the Italian Diabetes and Exercise Study (IDES). Arch Intern Med 2010;170(20):1794-803.
9. Hotamisligil GS. Foundations of immunometabolism and implications for metabolic health and disease. Immunity 2017;47(3):406-20. 10. Nieman DC, Wentz LM. The compelling link between physical activity and the body’s defense system. J Sport Health Sci 2019;8(3):201-17.
11. Duggal NA, Niemiro G, Harridge SDR, et al. Can physical activity ameliorate immunosenescence and thereby reduce age-related multi-morbidity? Nat Rev Immunol 2019;19(9):563-72.
12. Ikeda T, Inoue S, Konta T, et al. Can daily walking alone reduce pneumonia-related mortality among older people? Sci Rep 2020;10(1):8556.
13. Hu H, Jiang H, Ren H, et al. AGEs and chronic subclinical inflammation in diabetes: disorders of immune system. Diabetes Metab Res Rev 2015;31(2):127-37.
14. Codella R, Chirico A, Lucidi F, et al. The immune-modulatory effects of exercise should be favorably harnessed against COVID-19. J Endocrinol Invest 2020 Sep 3:1-4.